L’utilisation de l’ivermectine pour traiter le Covid-19 est une problématique qui fait aujourd’hui encore l’objet d’un débat. Le conflit central est que, alors que de nombreux médecins ont fait état de succès dans l’utilisation de l’ivermectine, certaines études publiées dans des revues de premier plan suggèrent qu’elle est en fait inefficace.
Même si la FDA, l’ « Agence américaine des produits alimentaires et médicamenteux », a récemment supprimé les informations erronées qu’elle avait publiées sur l’ivermectine, elle a maintenu sa position initiale concernant son efficacité, à savoir qu’il n’y a pas de preuves.
Les personnes qui font confiance à l’ivermectine affirment que les études montrant son inefficacité sont frauduleuses, tandis que les personnes sceptiques quant à son utilisation dans le traitement du Covid-19 considèrent qu’il s’agit d’une théorie du complot antiscientifique.
En tant que professionnelle possédant des dizaines d’années d’expérience dans la recherche et ayant mené des dizaines d’essais cliniques sur des médicaments antiviraux, j’ai décidé de me plonger dans les études prouvant l’inefficacité de l’ivermectine. Ce que j’ai trouvé m’a choquée.
Les médias traditionnels font état de l’inefficacité de l’ivermectine
De nombreuses études précliniques ont montré que l’ivermectine a un large éventail d’effets sur le Covid-19, allant de son impact initial sur l’infection virale aux changements pathologiques que le virus provoque dans notre corps.
L’ivermectine inhibe l’ensemble du cycle de vie du SARS-CoV-2 dans nos cellules, de l’attachement à la propagation et à la réplication (1 , 2 , 3).
En outre, l’ivermectine est anti-inflammatoire et protège les organes, ce qui peut potentiellement protéger contre les lésions pulmonaires graves liées au Covid et le syndrome de détresse respiratoire aiguë, les complications cardiaques et les caillots sanguins.
L’ivermectine dépasse les effets antiviraux approuvés d’autres médicaments, y compris le Paxlovid, le molnupiravir et le remdesivir, qui ne ciblent que le virus et n’ont pas d’effets anti-inflammatoire et de protection des organes. Les anticorps monoclonaux doivent être construits spécifiquement pour chaque variante et sont très coûteux.
Dans l’industrie pharmaceutique, les essais cliniques sont couramment utilisés pour évaluer l’efficacité et la sécurité des médicaments une fois que leur mécanisme est démontré. Il existe deux types d’essais cliniques : observationnels et interventionnels.
Les études d’observation sont souvent menées par des médecins en milieu clinique, hospitalier ou communautaire pour analyser les effets des médicaments. Les données sont collectées telles qu’elles sont observées dans la pratique clinique, avec un minimum d’interférence.
De nombreux médecins ont observé les effets positifs de l’ivermectine sur leurs patients. Une étude d’observation menée au Brésil sur plus de 88.000 patients a montré que l’ivermectine réduisait les taux d’infection, de mortalité et d’hospitalisation de 49%, 92% et 100%, respectivement, par rapport aux non-utilisateurs.
Les entreprises pharmaceutiques sont tenues de mener des études interventionnelles, qui répondent aux normes d’approbation fixées par la Food and Drug Administration (FDA) des États-Unis. Les essais cliniques randomisés sont fréquemment utilisés pour répondre à ces exigences. Ce type d’étude est considéré comme l’étalon-or et consiste à assigner au hasard un groupe de patients à un médicament spécifique tandis que l’autre groupe ne le reçoit pas, puis à comparer les résultats.
D’un point de vue légal et médical, l’ivermectine peut être prescrite pour traiter le Covid-19, puisqu’elle a déjà été approuvée par la FDA pour d’autres maladies.
Bien que de nombreux médecins aient observé les effets positifs de l’ivermectine dans le traitement de leurs patients, les médias ont spécifiquement mis en avant les données de quelques essais contrôlés randomisés, (ECR), qui ont conclu à son inefficacité dans le traitement du Covid-19.
Cependant, certains aspects critiques ont été négligés dans ces essais contrôlés randomisés.
Dosage inadéquat
Les effets thérapeutiques d’un médicament ne peuvent être observés que lorsqu’il atteint la concentration appropriée dans l’organisme et y reste pendant quelques jours, ce qui lui laisse suffisamment de temps pour agir.
Un mauvais dosage a été un problème majeur dans les essais cliniques randomisés qui ont conclu à l’inefficacité de l’ivermectine.
Dosage recommandé
Selon la notice des laboratoires Merck pour l’ivermectine (nom de marque Stromectol), une dose orale unique de 0,2 mg/kg est officiellement recommandée pour le traitement des maladies parasitaires. Il n’y a pas de dose officielle pour le Covid-19.
La dose d’ivermectine recommandée pour le traitement du Covid-19 est basée sur l’expérience clinique de médecins du monde entier.
Les lignes directrices de la Front Line Covid-19 Critical Care Alliance (FLCCC) recommandent une dose de 0,4 mg/kg d’ivermectine par jour, immédiatement après l’exposition. Une fois qu’une dose cumulée supérieure à 200 mg est atteinte, il a été démontré que le risque de contracter le Covid-19 est quasiment nul.
Il est courant qu’un médicament à indications multiples ait des doses différentes selon les maladies.
En outre, l’ivermectine doit être administrée avec de la nourriture, car sa biodisponibilité est 2,6 fois plus élevée lorsqu’elle est prise avec de la nourriture plutôt qu’à jeun. La notice d’emballage de Merck (révisée en mai 2022) va également dans ce sens et indique : « L’administration de 30 mg d’ivermectine après un repas riche en graisses a entraîné une augmentation approximative de 2,5 fois de la biodisponibilité par rapport à l’administration de 30 mg d’ivermectine à jeun. »
Les lignes directrices du FLCCC recommandent également de prendre l’ivermectine « avec ou juste après un repas pour une meilleure absorption ».
Pourtant, cette importante information sur la posologie n’est pas reflétée dans la ressource couramment utilisée pour la prescription de médicaments, connue sous le nom de Prescribers’ Digital Reference (PDR), qui stipule : « Prendre le nombre de comprimés prescrits par le médecin, tous en même temps, avec de l’eau et à jeun. Ne rien manger dans les deux heures qui précèdent ou qui suivent la prise des comprimés ».
Par conséquent, si une personne prend sa dose à jeun, elle ne reçoit que 40 % de la dose recommandée. Pour les patients ayant un poids corporel plus élevé, les effets du sous-dosage pourraient être encore plus importants.
Les études ECR ont utilisé un dosage inapproprié
Dans l’essai PRINCIPLE le plus récent, publié en mars, l’ivermectine a été utilisée à raison de 0,3 mg/kg pendant trois jours seulement. De plus, il a été conçu pour administrer l’ivermectine sans nourriture : « Il a été conseillé aux participants de ne pas manger deux heures avant ou après la prise d’ivermectine ».
Dans un autre ECR, ACTIV-6, publié dans le JAMA en octobre 2022, l’ivermectine a été administrée à jeun, comme le prévoyait le protocole : « L’ivermectine doit être prise à jeun avec de l’eau (30 minutes avant un repas ou 2 heures après un repas). »
L’ivermectine a été rapportée comme étant dosée à 0,4 mg/kg pendant trois jours – une période beaucoup plus courte qu’elle ne devrait l’être. Cependant, dans le tableau 4 du protocole de l’annexe 16.3.3, le dosage précis n’était que de 0,269 mg/kg, et 0,4 mg/kg n’est en fait que la limite supérieure de la dose, et non la dose réelle.
Selon la directive ICH Good Clinical Practice, reconnue dans le monde entier, les essais cliniques doivent respecter des principes éthiques. Le non-respect de ces principes serait considéré comme une faute ou une fraude et violerait le principe d’intégrité.
Une autre étude du JAMA publiée en mars 2021 a répété la même erreur sur des patients légers du Covid-19 en suggérant la prise de 0,3 mg/kg pendant cinq jours, à jeun.
Une étude RCT connue sous le nom de TOGETHER, publiée en mars 2022 dans le New England Journal of Medicine, a sous-dosé l’ivermectine avec 0,4 mg/kg pendant seulement trois jours et n’a pas mentionné le dosage avec de la nourriture.
Néanmoins, même à cette faible dose, l’ivermectine a permis de réduire les taux d’hospitalisation, les décès et la nécessité d’une ventilation mécanique par rapport à un placebo.
Amélioration clinique malgré un sous-dosage
Il est inapproprié de conclure à l’inefficacité de l’ivermectine sur la base de ces études d’essais contrôlés randomisés présentant des défauts de conception majeurs.
Malgré la mauvaise conception de l’étude, l’ivermectine a montré des avantages cliniques et a sauvé des vies.
Dans l’étude PRINCIPLE, la guérison autodéclarée a été plus courte dans le groupe ivermectine que dans le groupe de soins habituels, avec une diminution de la médiane de 2,06 jours. L’analyse statistique a montré qu’elle répondait aux critères de supériorité prédéfinis.
En outre, l’analyse a montré que l’ivermectine réduisait efficacement le nombre d’hospitalisations et de décès liés au Covid-19. Seuls 1,6% des 2 157 patients du groupe ivermectine ont été hospitalisés ou sont décédés, contre 4,4% des 3256 patients du groupe de soins habituels.
Même une faible dose d’ivermectine a démontré son potentiel pour sauver des vies. Cependant, les auteurs ont conclu que « l’ivermectine pour le Covid-19 n’est pas susceptible d’apporter une amélioration cliniquement significative de la guérison, des admissions à l’hôpital ou des résultats à plus long terme ».
Pourtant, l’annexe du rapport comprend des douzaines de bénéfices cliniques enregistrés chez les patients traités à l’ivermectine, tels que le temps nécessaire pour soulager tous les symptômes, le malaise général, les douleurs musculaires et les maux de tête. L’amélioration des symptômes a également été durable et leur gravité a été réduite. Il est surprenant de constater que le PDF source a été supprimé du site web pendant la rédaction de cet article.
Il existe d’autres exemples. Bien que l’étude du JAMA de 2021 mentionnée précédemment ait sous-dosé les patients, le traitement à l’ivermectine a permis de réduire le temps de guérison de deux jours. Dans l’étude ACTIV-6, un seul cas de caillot sanguin veineux a été signalé chez 817 patients traités à l’ivermectine, contre cinq cas chez 774 patients sous placebo.
Échecs statistiques
Il est important de noter que la définition des effets du traitement dans un essai clinique randomisé peut différer de celle discutée dans les études d’observation de la vie réelle.
Parfois, même si les résultats d’un essai clinique démontrent un effet clair, la conclusion peut encore être interprétée comme inefficace en raison de la définition statistique de l’efficacité.
L’interprétation des statistiques peut s’avérer difficile car elles impliquent généralement des modèles mathématiques compliqués et des données numériques qui peuvent être manipulées pour soutenir un agenda spécifique. Néanmoins, pour les besoins de cette discussion, supposons que toutes les recherches sont menées consciencieusement et sans intention manipulatrice.
Dans un essai clinique randomisé, en double aveugle, contrôlé par placebo, portant sur des patients atteints de Covid-19 léger à modéré, aucun des 55 patients du groupe ivermectine n’est décédé, alors que quatre des 57 patients du groupe placebo sont décédés. La comparaison est donc de 0% contre 7%. De plus, seulement 1,8% des patients traités à l’ivermectine ont eu besoin d’une ventilation invasive, contre 8,8% dans le groupe placebo.
En d’autres termes, l’ivermectine a réduit de 100% le risque de décès et de 80% le besoin de ventilation.
Cependant, l’article n’a pas fourni la valeur p (valeur de probabilité) pour la comparaison du taux de mortalité ou la ventilation invasive de 0,102 (Tableau 2), qui est supérieure au seuil de 0,05 considéré comme une différence statistique significative.
Les valeurs p sont généralement utilisées pour tester et mesurer une « hypothèse nulle », qui stipule qu’il n’existe aucune différence entre deux groupes pour les effets étudiés. Une découverte est considérée comme statistiquement significative et justifie une publication lorsque la valeur p est inférieure ou égale à 0,05.
Les valeurs p de cette étude ont été jugées non significatives parce qu’elles étaient supérieures à 0,05. En conséquence, les auteurs ont écrit que cette différence n’était pas statistiquement significative et ont conclu que l’ivermectine « n’avait montré qu’un bénéfice marginal ».
Comment une réduction de 100% de la mortalité ou de 80% de la ventilation peut-elle être interprétée comme un effet « marginal » ?
Dans l’étude I-TECH publiée dans le JAMA Internal Medicine en 2022, les patients traités à l’ivermectine présentaient un taux de mortalité inférieur de 1,2%, contre 4 % dans le groupe de comparaison.
La même conclusion a été tirée que pour l’étude précédente, car la valeur p était de 0,09 et supérieure à 0,05.
Si les 7 millions de patients annoncés comme étant décédés des suites du Covid-19 avaient été traités à l’ivermectine, le nombre de vies qui auraient potentiellement pu être sauvées peut être estimé à 4,9 millions, sur la base du taux de mortalité réduit de 70% dans l’étude I-TECH ; ou à 4,5 millions de vies, sur la base de la réduction de 64% de la mortalité dans l’étude PRINCIPLE.
Le potentiel de l’ivermectine à sauver des vies a été bloqué par un seuil statistique inutile. Le problème de la signification statistique est très répandu et suscite souvent la confusion parmi les scientifiques.
Un article paru dans Nature en 2016 a soulevé des inquiétudes quant à l’utilisation inappropriée des valeurs p. En 2019, un commentaire publié dans la même revue indiquait que « l’utilisation inappropriée de la signification statistique a fait beaucoup de mal à la communauté scientifique et à ceux qui s’appuient sur des avis scientifiques ».
Les auteurs ont appelé à l’abandon de l’utilisation de la signification statistique pour tirer des conclusions concernant l’efficacité des médicaments, comme l’affirmation que « le médicament Y n’est pas efficace », et ont mis en garde contre le fait que de telles conclusions peuvent entraîner le rejet de médicaments susceptibles de sauver des vies.
Les auteurs ont également écrit : « Soyons clairs sur ce qui doit cesser ; nous ne devrions jamais conclure qu’il n’y a ‘pas de différence’ ou ‘pas d’association’ simplement parce qu’une valeur P est supérieure à un seuil tel que 0,05. »
Biais de sélection
De nombreuses personnes, y compris des médecins, ne savent peut-être pas que les études interventionnelles, en particulier les essais contrôlés randomisés, sont sujettes à de nombreux biais, le biais de sélection étant l’un des plus importants. L’exclusion d’individus potentiellement éligibles en raison de leur affectation anticipée à un groupe peut conduire à un biais de sélection.
Il est de notoriété publique qu’un traitement précoce du Covid-19 est essentiel pour obtenir des résultats efficaces. Plus le traitement commence tôt, plus il est efficace. Les antiviraux approuvés pour le Covid-19 sont utilisés peu de temps après l’infection par le Covid-19 et généralement quelques jours après l’apparition des symptômes.
Par exemple, les essais en vue de l’enregistrement du Paxlovid et du molnupiravir impliquaient un traitement des patients dans les trois à cinq jours suivant l’apparition des symptômes.
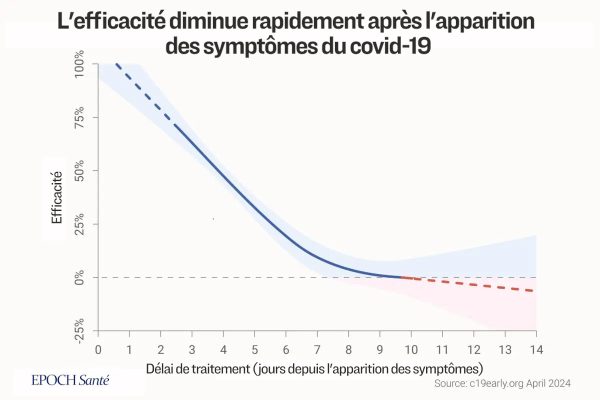
Toutefois, dans l’essai PRINCIPLE, l’ivermectine a été utilisée pour les patients dans les 14 jours suivant l’apparition des symptômes, et dans l’essai ACTIV-6, les patients ont été traités en moyenne six jours après l’infection.
Les patients souffrant d’une maladie rénale grave sont normalement exclus des études de phase 3, car ils sont moins susceptibles de répondre au traitement antiviral. Cette approche a été adoptée par le remdesivir (protocole) , le molnupiravir (protocole) et le Paxlovid (protocole). Toutefois, ces critères d’exclusion standard n’ont pas été retenus dans les protocoles des études ACTIV-6 et PRINCIPE .
Pourquoi l’ivermectine a-t-elle été traitée si injustement dans ces essais cliniques ?
Il est bien connu que lorsqu’un essai clinique randomisé est parrainé par Big Pharma, il y a souvent un conflit d’intérêts financiers, car les instituts de recherche sont généralement engagés ou financés par l’entreprise pharmaceutique. Dans un monde où la richesse est souvent en concurence avec l’éthique, combien de personnes peuvent résister à la tentation financière et rester fidèles aux principes moraux ?
On parle de « biais d’agenda caché » lorsqu’un essai est mené pour démontrer un résultat souhaité, plutôt que pour répondre à une question.
Prouver sans but lucratif
La réalisation d’un essai clinique randomisé pour obtenir l’approbation d’un médicament par la FDA nécessite de l’argent. Chaque médicament doit être géré par une équipe professionnelle composée de médecins, de gestionnaires de bases de données et d’assistants. Les professionnels doivent obtenir un financement, recruter un investigateur principal, et trouver des hôpitaux pour mener l’étude. Une équipe opérationnelle doit réaliser l’étude, analyser les données et obtenir l’approbation de la FDA.
L’ivermectine étant un médicament générique, qui ne bénéficie ni d’un marketing rentable, ni d’un sponsor pharmaceutique, il est difficile d’organiser et de gérer systématiquement sa nouvelle application avec les autorités sanitaires, les données et les clients.
Néanmoins, des médecins du monde entier ont utilisé l’ivermectine pour aider leurs patients et ont recueilli des données précieuses.
Le site web c19ivm.org a compilé des données sur 102 essais cliniques prouvant l’efficacité constante de l’ivermectine dans le traitement du Covid-19. Les études présentant des conclusions négatives sur l’ivermectine sont également incluses, comme les quatre essais cliniques randomisés présentant des défauts de conception reconnus.
Depuis le début de l’analyse, l’efficacité de l’ivermectine a toujours été démontrée. Cette méta-analyse fournit une analyse approfondie et transparente en temps réel de toutes les études éligibles sur l’ivermectine.
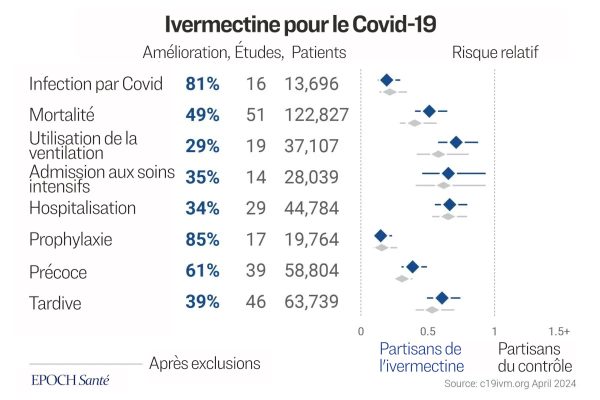
Les essais ont été menés par 1139 médecins ou scientifiques de 29 pays auprès de 142.307 patients. Sur l’ensemble des études, 86 ont fait l’objet d’un examen par les pairs et ont porté sur 128.787 patients, et 49 étaient des essais contrôlés randomisés portant sur 16.847 patients.
Dans les études avec groupes comparatifs, l’ivermectine a permis de réduire le risque d’infection par le Covid-19 de 81%, de mortalité de 49%, d’admission en USI (Unité de soins intensifs, ndlr) de 35%, de l’utilisation de la ventilation de 29% et d’hospitalisation de 34%.
Par rapport aux groupes témoins, l’utilisation de l’ivermectine comme mesure préventive avant l’infection a permis de réduire de 85% les résultats cliniques les plus graves du Covid-19. Lorsqu’elle est utilisée au stade précoce du Covid-19, l’ivermectine a réduit la gravité de la maladie de 62%, et lorsque utilisée aux stades tardifs, elle a réduit la gravité clinique de 39%. La gravité clinique est mesurée par le décès, la ventilation, la progression de la maladie et l’hospitalisation.
Prendre en compte l’ensemble de la situation
Il est difficile de croire que les concepteurs de ces études ignoraient le dosage de l’ivermectine. Malgré toutes les analyses ci-dessus, le raisonnement derrière le sous-dosage de l’ivermectine ou la conception défavorable de l’étude peuvent être liés à des facteurs au-delà de la science.
Un nouveau médicament ou vaccin ne peut obtenir le statut d’autorisation d’utilisation d’urgence (EUA) s’il existe déjà une thérapie viable. Ce seul fait peut avoir influencé de nombreuses décisions.
Le site Web du NIH ne mentionne que les essais cliniques randomisés qui, selon moi, présentent des défauts de conception (ou une fraude potentielle) pour justifier sa recommandation contre l’utilisation de l’ivermectine dans le traitement du Covid-19.
Des études évaluées par des pairs et montrant l’efficacité de l’ivermectine dans le traitement du Covid-19 ont été rétractées sans explication, et des médecins ont été diabolisés, censurés et radiés pour avoir dit la vérité.
Les médias traditionnels, dont le New York Times et CNN, ont rapporté des essais incomplets et mal interprétés, qui n’ont pas donné une représentation équitable ou rigoureuse des effets de l’ivermectine.
Il est important de garder l’esprit ouvert et de considérer l’ensemble de la situation lorsque l’on examine la question de l’ivermectine, plutôt que de la rejeter comme une conspiration ou de la désinformation. Cela peut conduire à des décisions plus éclairées qui pourraient en fin de compte sauver des vies.
Comment pouvez-vous nous aider à vous tenir informés ?
Epoch Times est un média libre et indépendant, ne recevant aucune aide publique et n’appartenant à aucun parti politique ou groupe financier. Depuis notre création, nous faisons face à des attaques déloyales pour faire taire nos informations portant notamment sur les questions de droits de l'homme en Chine. C'est pourquoi, nous comptons sur votre soutien pour défendre notre journalisme indépendant et pour continuer, grâce à vous, à faire connaître la vérité.















