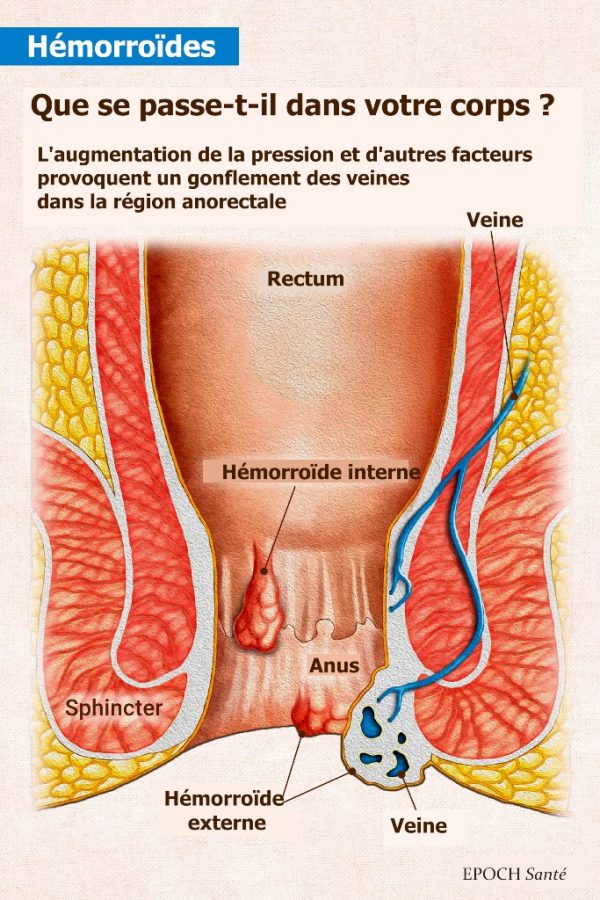
Les hémorroïdes, également connues sous le nom de “pieux”, sont des veines gonflées et enflammées situées dans l’anus et le bas du rectum. Elles sont semblables aux varices et résultent de l’étirement et de la pression exercée sur les vaisseaux sanguins, qui se dilatent, s’amincissent et saignent. Un étirement prolongé entraîne une saillie des vaisseaux.
Environ un Américain sur 20 souffre d’hémorroïdes, lesquels sont à l’origine d’environ 4 millions de consultations en cabinet ou aux urgences par an. Environ 75 % d’entre eux présenteront des symptômes hémorroïdaires à un moment ou à un autre de leur vie, et près de la moitié des personnes de plus de 50 ans en sont atteintes. Le pic d’incidence se situe chez les hommes et les femmes entre 45 et 65 ans. Cette affection est la cause la plus fréquente de saignement rectal aux États-Unis.
En France, les hémorroïdes toucheraient environ un adulte sur 3. Ils viennent en général assez tardivement, mais il se peut qu’ils apparaissent en début de vie adulte. Après 50 ans, on compte 1 adulte sur 2 atteint d’hémorroïdes.
Quels sont les types d’hémorroïdes ?
Il existe plusieurs types d’hémorroïdes, les deux principaux étant les hémorroïdes internes et les hémorroïdes externes. Il est possible d’avoir des hémorroïdes externes et internes en même temps.
Hémorroïdes internes
Les hémorroïdes internes se trouvent à l’intérieur du canal anal et sont généralement indolores, mais elles peuvent provoquer des démangeaisons, une pression et compliquer le nettoyage. Elles peuvent saigner, laisser échapper du mucus ou sortir de l’anus.
Les hémorroïdes prolabées sont des hémorroïdes internes qui s’étirent et gonflent souvent à l’extérieur de l’anus. Elles peuvent se rétracter d’elles-mêmes dans le rectum, ou on peut les pousser doucement à l’intérieur. Lorsque les hémorroïdes prolabées ne sont plus irriguées, elles se transforment en hémorroïdes étranglées, ce qui provoque une douleur soudaine et peut entraîner des problèmes de miction.
Hémorroïdes externes
Les hémorroïdes externes sont situées près de l’ouverture de l’anus et peuvent être douloureuses, mais sont généralement gérables par des traitements à domicile.
Une hémorroïde thrombosée, également connue sous le nom d’hémorroïde coagulée, est un type d’hémorroïde externe qui survient lorsqu’un caillot de sang (thrombus) se forme dans le tissu hémorroïdaire. Cette affection provoque une douleur intense, un gonflement, une inflammation et parfois des saignements. Elle peut également entraîner la formation d’une grosseur dure près de l’anus.
Quels sont les symptômes et les signes des hémorroïdes ?
Les hémorroïdes mettent rarement la vie en danger et disparaissent souvent d’elles-mêmes. Les symptômes des hémorroïdes dépendent de leur type.
Les symptômes des hémorroïdes internes sont les suivants :
• Saignement rectal : un signe de saignement rectal est la présence de sang rouge vif pendant ou après une selle.
• Douleur : les hémorroïdes internes ne sont généralement pas douloureuses, sauf en cas de prolapsus.
• Sensation de brûlure.
• Écoulement de mucus.
• Démangeaisons : le mucus libéré par les hémorroïdes peut provoquer une irritation de la peau et des démangeaisons.
• Humidité.
• Inflammation ou gonflement.
• Difficultés liées à la propreté périanale.
Certains patients souffrant d’hémorroïdes internes ressentent de la douleur, peut-être parce que des sensations telles que des démangeaisons, des brûlures ou une gêne sont perçues comme de la douleur. Il est également essentiel d’exclure d’autres sources potentielles de douleur, comme les fissures ou l’excoriation périnéale (picotement de la zone située entre l’anus et les organes génitaux).
Le méléna (selles noires) peut indiquer un saignement dans la partie supérieure du tractus gastro-intestinal plutôt qu’un saignement rectal. Certains types de cancer, d’ulcères gastroduodénaux et de nombreuses autres affections médicales peuvent être à l’origine de ce phénomène.
Outre les symptômes ci-dessus, les hémorroïdes prolabées peuvent également présenter les symptômes suivants :
• Problèmes mineurs de contrôle des intestins.
• Sensation de plénitude autour de l’anus.
• Irritation de la peau autour de l’anus.
• Douleur intense.
• Sensation de besoin d’aller à la selle.
• Sensation qu’une selle n’est pas complète.
• Outre les autres symptômes des hémorroïdes prolabées, les personnes souffrant d’hémorroïdes étranglées peuvent également souffrir d’une mort des tissus et d’ulcères.
Les signes et symptômes des hémorroïdes externes sont les suivants :
• Démangeaisons anales.
• Une ou plusieurs bosses dures et sensibles près de l’anus.
• Douleur anale, surtout en position assise ou pendant les selles.
• Gonflement.
• Du sang.
• Fistules anales (connexion anormale entre les tissus) et fissures.
• Des efforts excessifs, le frottement ou le nettoyage de l’anus peuvent aggraver les symptômes. Pour de nombreuses personnes, les symptômes des hémorroïdes externes disparaissent en quelques jours.
Les symptômes courants d’une hémorroïde thrombosée sont les suivants :
• Gêne en marchant, en s’asseyant ou en se tenant debout, les mouvements physiques provoquant une gêne importante.
• Selles douloureuses accompagnées de sang dans les selles : une hémorroïde thrombosée peut éclater, surtout si le caillot de sang à l’intérieur du tissu rectal est sous pression, ce qui provoque un saignement.
• Démangeaisons à l’intérieur et autour de l’anus.
• Des bosses souples ou dures dues à un gonflement de la zone anale.
• Une tache cutanée : lorsqu’un caillot sanguin se dissout, il laisse généralement derrière lui un excédent de peau, connu sous le nom d’étiquette cutanée, qui peut provoquer des démangeaisons ou une irritation.
Quelles sont les causes des hémorroïdes ?
On pense que les hémorroïdes sont dues à une augmentation de la pression dans les vaisseaux sanguins de la région anorectale. Les hémorroïdes sont souvent liées à la constipation chronique, à l’effort pendant les selles et à la position assise prolongée, qui perturbent la circulation sanguine et entraînent un gonflement des vaisseaux sanguins. Ce phénomène est également fréquent pendant la grossesse, en raison de la pression accrue exercée sur les veines par la croissance de l’utérus. Des recherches récentes indiquent que les patients souffrant d’hémorroïdes ont généralement une tension musculaire du canal anal plus élevée, même sans effort, et que la constipation exacerbe ce phénomène en augmentant la pression dans le canal anal.
La génétique joue également un rôle dans la formation des hémorroïdes. Une étude réalisée en 2021 a mis en évidence 102 zones spécifiques de nos gènes susceptibles d’augmenter le risque d’hémorroïdes. Une étude réalisée en 2023 a identifié 38 gènes comme étant des gènes biologiques à risque d’hémorroïdes, les gènes NOX1 et NOS3 étant les plus importants. En outre, le vieillissement peut affaiblir les tissus conjonctifs de soutien, provoquant le gonflement et le prolapsus des hémorroïdes. Les régimes alimentaires pauvres en fibres et le fait de soulever des objets lourds peuvent également être à l’origine des hémorroïdes.
Les conditions médicales qui entraînent une pression intra-abdominale élevée sont les suivantes :
• La bronchopneumopathie chronique obstructive (BPCO).
• Une hypertrophie de la prostate ou un rétrécissement de l’urètre.
• Des masses telles que des tumeurs ovariennes ou des carcinomes rectosigmoïdes volumineux.
• Ascite (accumulation anormale de liquide).
• Maladies du foie telles que la cirrhose.
Les hémorroïdes peuvent s’aggraver en cas de position assise ou debout prolongée, qui provoque une accumulation de sang dans la région anale et augmente la pression veineuse. Le fait de soulever fréquemment des charges lourdes ou de retenir son souffle lors de ces activités peut également augmenter soudainement la pression des vaisseaux sanguins.
Quels sont les stades des hémorroïdes ?
Les hémorroïdes internes peuvent être classées en quatre catégories, comme suit :
• Stade 1 : hémorroïdes proéminentes sans prolapsus.
• Stade 2 : le prolapsus se produit après une manœuvre de Valsalva (le fait d’expirer avec force contre une glotte fermée), mais il se réduit spontanément.
• Stade 3 : le prolapsus se produit après une manœuvre de Valsalva et nécessite une réduction manuelle.
• Stade 4 : le prolapsus est chronique et la réduction manuelle est inefficace.
Qui est exposé au risque d’hémorroïdes ?
Voici quelques-uns des facteurs de risque des hémorroïdes :
• Antécédents familiaux.
• Mode de vie sédentaire.
• Obésité.
• Niveau socio-économique élevé.
• Lésion de la moelle épinière.
• Chirurgie rectale.
• Rapports sexuels anaux.
• Maladie inflammatoire de l’intestin (MII).
• Altération de la fonction intestinale résultant d’un usage excessif de laxatifs ou de lavements.
• Déshydratation.
• Âge : les hémorroïdes sont rares chez les personnes de moins de 20 ans, le pic de prévalence étant observé entre 45 et 65 ans.
• Grossesse : les hémorroïdes sont un problème courant pendant la grossesse, en particulier au cours du troisième trimestre, et touchent environ 40 % des futures mamans. Le traitement de cette affection est généralement conservateur pendant la grossesse, la plupart des interventions étant reportées après l’accouchement.
• Accouchement : les hémorroïdes peuvent parfois apparaître à la suite des tensions subies pendant l’accouchement.
• Constipation ou diarrhée chronique.
• La position assise pendant de longues périodes ou sur des surfaces dures : l’utilisation d’un smartphone aux toilettes peut amener les gens à rester assis trop longtemps.
• Régime alimentaire pauvre en fibres.
Comment les hémorroïdes sont-elles diagnostiquées ?
Lors du diagnostic des hémorroïdes, il est essentiel de les différencier d’autres affections qui peuvent provoquer des symptômes similaires, comme des douleurs anales, des saignements ou des démangeaisons. Il s’agit notamment des fissures anales, des abcès anorectaux, du prolapsus anal, de l’inflammation rectale due aux rapports sexuels anaux, de la fistule et du cancer de l’anus ou du rectum.
Pour diagnostiquer les hémorroïdes, un médecin peut s’enquérir des antécédents médicaux et effectuer plusieurs tests, notamment :
• Examen physique : le gastro-entérologue examine l’anus et le rectum pour identifier les vaisseaux sanguins gonflés indiquant la présence d’hémorroïdes externes. Cet examen est généralement effectué en position couchée sur le ventre, les hanches fléchies à un angle de 90 degrés, la tête et les jambes étant plus basses que les hanches, ou sur le côté gauche.
• Toucher rectal : le prestataire de soins insère un doigt ganté et lubrifié dans le rectum pour vérifier s’il y a des problèmes.
• Anoscopie : le professionnel de la santé insère un anoscope (tube creux et lumineux) dans l’anus pour voir les hémorroïdes internes dans le canal anal (la dernière partie du côlon). Un anoscope à vision latérale est idéal pour évaluer les hémorroïdes internes car il permet aux hémorroïdes de se prolonger dans la fente d’observation, ce qui donne à l’examinateur une meilleure compréhension de leur taille et de leur étendue.
• Proctoscopie : le médecin insère un proctoscope (tube lumineux), légèrement plus long qu’un anoscope, dans l’anus afin d’examiner l’ensemble du rectum.
• Sigmoïdoscopie : le médecin examine le côlon sigmoïde, la partie inférieure du gros intestin, à l’aide d’un sigmoïdoscope (tube court, flexible et éclairé) inséré dans le rectum. Le tube gonfle l’intestin avec de l’air pour une meilleure visibilité. Cet examen permet de diagnostiquer les causes des diarrhées, des douleurs abdominales, de la constipation, des excroissances anormales et des saignements, et de procéder à une biopsie si nécessaire.
• Coloscopie : le médecin examine le gros intestin sur toute sa longueur à l’aide d’un coloscope (tube long, flexible et éclairé) inséré dans le côlon par le rectum. Cet examen permet d’identifier les excroissances anormales, les inflammations, les ulcères ou les saignements et de procéder à une biopsie.
• Examen par lavement baryté : cet examen consiste à infuser du baryum liquide dans le gros intestin au moyen d’un tube rectal, puis à gonfler l’intestin avec de l’air (c’est-à-dire du dioxyde de carbone). Le médecin peut également prendre des clichés radiographiques, ce qui en fait une méthode très efficace pour examiner le gros intestin.
Quelles sont les complications possibles des hémorroïdes ?
Les complications des hémorroïdes sont rares, mais elles existent et peuvent être les suivantes :
• Hémorragie : l’hémorragie est la principale complication des hémorroïdes internes.
• Infections : des infections bactériennes ou fongiques peuvent survenir en raison de la difficulté à maintenir la zone rectale propre.
• Anémie : les hémorroïdes peuvent entraîner une perte de sang au fil du temps.
• Carence en fer : l’anémie peut entraîner une carence en fer.
• Caillots sanguins.
• Inflammation.
• Taches cutanées.
• Ulcération : les hémorroïdes thrombosées persistantes peuvent provoquer des ulcères, qui peuvent être douloureux et difficiles à guérir.
• Incontinence fécale : les hémorroïdes peuvent empêcher les muscles entourant l’anus de se fermer complètement, ce qui permet à de petites quantités de selles ou de mucus de s’écouler.
Bien que beaucoup pensent que les hémorroïdes peuvent conduire au cancer colorectal, elles n’augmentent pas le risque de cancer du côlon et ne contribuent pas à son développement.
Quels sont les traitements des hémorroïdes ?
La personne typique endure les symptômes hémorroïdaires pendant une longue période avant de chercher un traitement. Dans de nombreux cas, les hémorroïdes, y compris les hémorroïdes internes prolabées, disparaissent d’elles-mêmes. La plupart des hémorroïdes peuvent être traitées par de simples ajustements alimentaires et une amélioration des habitudes intestinales. La chirurgie ou d’autres traitements sont généralement inutiles, sauf si les hémorroïdes sont exceptionnellement grosses et douloureuses.
1. Le régime alimentaire
Le traitement conservateur, tel que l’adaptation du régime alimentaire ou les émollients fécaux, est considéré comme le traitement de première intention des hémorroïdes symptomatiques.
Le médecin peut recommander d’augmenter la consommation d’aliments riches en fibres afin de rendre les selles plus molles et plus faciles à évacuer, ce qui peut aider à traiter et à prévenir les hémorroïdes. Étant donné qu’un apport hydrique adéquat doit accompagner les fibres pour que les selles soient non seulement volumineuses mais aussi molles, boire de l’eau et d’autres liquides (par exemple, des jus de fruits et des soupes claires) renforce l’efficacité des fibres alimentaires.
Les Dietary Guidelines for Americans 2020-2025 suggèrent de consommer 14 g de fibres pour 1 000 calories, ce qui équivaut à 28 g de fibres par jour pour un régime de 2 000 calories. On peut également prendre des suppléments de fibres en vente libre (psyllium et méthylcellulose, par exemple). Consulter un médecin pour obtenir des conseils personnalisés sur l’apport quotidien en liquides et les suppléments.
Les aliments riches en fibres comprennent :
• La peau et les graines des fruits et légumes.
• Maïs soufflé.
• Feuilles vertes.
• Fruits à coques.
• Fruits secs.
• Grains entiers.
• Fruits tels que les pommes et les bananes.
• Flocons d’avoine.
Les aliments qui peuvent causer la constipation comprennent les aliments gras et pauvres en fibres tels que :
• Le fromage et les autres produits laitiers.
• Les chips.
• Les œufs.
• La restauration rapide.
• La crème glacée.
• La viande.
• Les aliments transformés.
• Les sucreries.
Éviter ou remplacer certains médicaments et compléments alimentaires qui peuvent également causer de la constipation, y compris :
• Certains antidépresseurs.
• Les antiacides contenant de l’aluminium ou du calcium.
• Les antihistaminiques.
• Certains analgésiques.
• Certains médicaments antihypertenseurs.
• Les diurétiques.
• Les anticholinergiques.
• Antispasmodiques.
• Anticonvulsivants.
• Médicaments contre la maladie de Parkinson.
• Suppléments en fer.
L’alcool et les boissons contenant de la caféine (thé, café, cola) peuvent également provoquer une constipation chez certaines personnes. Même si les boissons comme le café sont généralement des stimulants, elles sont également déshydratantes, ce qui peut entraîner une constipation.
Certaines personnes pensent que la consommation d’aliments contenant des piments rouges exacerbe ou provoque des hémorroïdes. Cependant, une étude réalisée en 2006 n’a pas prouvé que les aliments épicés préparés avec des piments rouges aggravent les symptômes hémorroïdaires.
2. Adoucisseurs de selles et médicaments
Les émollients fécaux peuvent aider à réduire les efforts et la constipation et à soulager la congestion, ce qui permet aux coussins hémorroïdaires de revenir à leur état naturel et non pathologique. Ils comprennent :
• Le polyéthylène glycol : en tant que laxatif osmotique, le polyéthylène glycol rend les selles plus molles en augmentant leur teneur en eau.
• Docusate : le docusate, un tensioactif anionique, favorise la pénétration de l’eau et des lipides dans les selles.
• Les analgésiques : l’acétaminophène, l’ibuprofène, le naproxène et l’aspirine en sont des exemples.
• Les laxatifs : les laxatifs en vrac peuvent à eux seuls améliorer les symptômes des saignements et du prolapsus avec la même efficacité que la sclérothérapie par injection. Les laxatifs ne créent pas de dépendance et n’augmentent pas le risque de constipation future.
• Les pommades anesthésiantes : les pommades anesthésiques contenant de la lidocaïne en sont un exemple.
• Compresses d’hamamélis : l’hamamélis est utilisé depuis longtemps par les tribus amérindiennes pour ses propriétés astringentes et anti-inflammatoires. En application locale, l’extrait d’hamamélis peut être utilisé comme compresse pour soulager les problèmes d’inflammation et de démangeaison de la peau.
Les crèmes, pommades et suppositoires pour hémorroïdes en vente libre (par exemple, Preparation H) sont souvent recommandés pour soulager les douleurs légères, les gonflements et les démangeaisons des hémorroïdes. Toutefois, certains médecins pensent qu’ils peuvent également être à l’origine de problèmes. L’anus préfère un environnement sec et, étant très sensible, il peut développer des allergies à certains produits.
3. Autosoins
Les pratiques d’autosoins qui peuvent être mises en œuvre à la maison sont les suivantes :
• Exercice régulier : la pratique d’un exercice aérobique modéré, comme la marche rapide pendant 20 à 30 minutes par jour, peut aider à stimuler la fonction intestinale.
• Des habitudes intestinales saines : lorsque l’on ressent l’envie de déféquer, il faut aller immédiatement aux toilettes afin d’éviter le refoulement des selles et les efforts. Essayer d’établir une habitude régulière de défécation en prévoyant un moment fixe chaque jour, par exemple après un repas, et en limitant le temps passé aux toilettes à trois ou cinq minutes. Si nécessaire, régler une minuterie pour éviter de rester trop longtemps aux toilettes. Pour éviter les distractions, laisser son smartphone à l’extérieur des toilettes. Essayer également d’éviter de retenir la respiration lorsque l’on défèque.
• Outils appropriés pour le nettoyage du derrière : après être allé à la selle, éponger doucement l’anus avec du papier hygiénique imbibé d’eau ou d’un produit nettoyant, ou utiliser des lingettes pour bébé ou des serviettes pré-humidifiées. Éviter de frotter la zone. On peut aussi se rincer sous la douche ou utiliser un bidet. Après la toilette, sécher la zone en tapotant avec une serviette douce et absorbante. Éviter d’utiliser des savons contenant des parfums ou des colorants.
• Bain de siège : un bain de siège peut soulager les démangeaisons, les irritations et les spasmes du muscle entourant l’anus, appelé sphincter anal interne, en améliorant la circulation sanguine. Remplir la baignoire d’eau tiède (pas chaude) de manière à couvrir la zone anale et faire trempette pendant environ 15 minutes. Le faire plusieurs fois par jour, surtout après être allé à la selle. Éviter d’ajouter du savon, du bain moussant ou toute autre substance dans l’eau.
• Packs de glace : les poches de glace peuvent être utilisées pour réduire le gonflement et la douleur. Appliquer une petite poche de glace sur la zone anale pendant quelques minutes à la fois, plusieurs fois par jour, selon les besoins.
• Repousser la partie saillante à l’intérieur : si une hémorroïde dépasse du canal anal, il faut la repousser doucement. Laisser une hémorroïde dépasser augmente le risque de coagulation ou d’étranglement.
• Postures : éviter les positions assises ou debout prolongées, surtout lorsque les hémorroïdes sont irritées. Si on doit rester assis longtemps, on peut utiliser un oreiller pour s’appuyer.
• Vêtements : porter des sous-vêtements en coton pour éviter l’accumulation d’humidité et l’irritation des hémorroïdes. En outre, porter des vêtements amples pour réduire la pression sur la région anale.
• Objets lourds : éviter de soulever des objets lourds quand on souffre d’hémorroïdes, car cela peut augmenter la pression sur les veines et exacerber la maladie.
4. Traitements en cabinet
Les traitements en cabinet qu’un médecin peut effectuer sont les suivants :
• La ligature élastique : est une procédure médicale pour traiter les hémorroïdes internes saignantes ou prolabées. C’est également l’une des procédures les plus couramment pratiquées en raison de son innocuité et de sa rentabilité. Le médecin place un élastique autour de la base de l’hémorroïde pour couper son approvisionnement en sang, ce qui la fait se ratatiner et tomber en moins d’une semaine. Un tissu cicatriciel se forme alors, rétrécissant l’hémorroïde.
• Sclérothérapie par injection : le médecin injecte dans l’hémorroïde interne une solution de phénol à 5 % dans de l’huile végétale ou d’autres agents sclérosants. La solution forme un tissu cicatriciel qui coupe l’apport sanguin, ce qui réduit souvent l’hémorroïde.
• Photocoagulation par infrarouge : le médecin utilise un outil pour diriger une lumière infrarouge sur l’hémorroïde interne. La chaleur de la lumière infrarouge crée un tissu cicatriciel qui coupe l’apport sanguin. Cette technique est utile pour traiter les hémorroïdes internes non prolabées et saignantes ou celles qui n’ont pas réagi à la ligature élastique.
• Électrocoagulation : le médecin utilise un outil pour envoyer un courant électrique dans l’hémorroïde interne, ce qui provoque la formation d’un tissu cicatriciel.
• Incision des hémorroïdes externes : le médecin peut soulager l’inconfort d’une hémorroïde externe thrombosée en retirant le contenu du caillot. Cette opération est réalisée sous anesthésie locale afin d’endormir la région anale. Une petite incision est ensuite pratiquée pour drainer le caillot et soulager la douleur.
• Excision des hémorroïdes externes : parfois, une excision simple d’une hémorroïde externe thrombosée peut être pratiquée pour soulager rapidement la douleur. Il s’agit d’infiltrer la zone avec un anesthésique local tel que la lidocaïne à 1 %, d’enlever la partie thrombosée et de refermer la plaie avec une suture résorbable. Un pansement compressif est ensuite appliqué et il est conseillé au patient de prendre des bains de siège. Il s’agit de l’intervention la plus invasive des cinq énumérées.
5. Traitements hospitaliers
Les traitements hospitaliers peuvent également être effectués dans des centres ambulatoires.
L’hémorroïdectomie est une intervention généralement pratiquée par un chirurgien pour retirer les grandes hémorroïdes externes et les hémorroïdes internes prolabées dont l’état ne s’est pas amélioré avec d’autres traitements. Une anesthésie est également pratiquée. Des douleurs postopératoires importantes sont fréquentes, de même que la rétention urinaire et la constipation. Comme il existe un risque de lésions permanentes du sphincter, le muscle qui régule le transit intestinal, l’hémorroïdectomie est réservée aux cas d’absolue nécessité.
L’agrafage des hémorroïdes, également connu sous le nom d’hémorroïdopexie agrafée circulaire, est une autre procédure au cours de laquelle un chirurgien utilise un outil d’agrafage spécial pour retirer le tissu hémorroïdaire interne et repositionner une hémorroïde interne prolabée à l’intérieur de l’anus. Une anesthésie est également pratiquée.
Si on ressent une douleur anale intense et des saignements rectaux, surtout s’ils s’accompagnent d’une gêne abdominale, de diarrhée ou de fièvre, il est essentiel de consulter immédiatement un médecin. Ces symptômes peuvent être le signe d’une affection sous-jacente grave.
Comment l’état d’esprit affecte-t-il les hémorroïdes ?
L’état d’esprit peut jouer un rôle important dans la gestion et le vécu des hémorroïdes.
Le stress et l’anxiété peuvent exacerber les symptômes des hémorroïdes. Le stress peut entraîner des problèmes digestifs tels que la constipation ou la diarrhée, ce qui peut, à son tour, augmenter la tension pendant les selles et aggraver les hémorroïdes.
Un état d’esprit positif peut influencer la perception de la douleur. Les personnes qui ont une attitude positive peuvent ressentir moins de douleur et d’inconfort que celles qui ont un état d’esprit négatif ou anxieux.
Les personnes ayant un état d’esprit proactif et positif sont également plus susceptibles d’adhérer aux conseils médicaux, aux régimes de traitement, aux changements de mode de vie recommandés et aux stratégies d’adaptation, ce qui peut contribuer à prévenir et à atténuer les symptômes des hémorroïdes.
En outre, l’état d’esprit influence le comportement. Une approche attentive et positive peut conduire à des habitudes plus saines, comme éviter les positions assises prolongées et maintenir un poids santé, ce qui peut réduire le risque et la gravité des hémorroïdes.
Quelles sont les approches naturelles pour traiter les hémorroïdes ?
Outre les ajustements alimentaires et l’amélioration des habitudes d’hygiène des toilettes, il existe des approches naturelles pour traiter les hémorroïdes. Toutefois, il convient de consulter un médecin avant d’essayer l’une d’entre elles.
1. Les plantes médicinales
• La camomille (Matricaria chamomilla) : La camomille a une longue histoire en tant que remède curatif et est connue pour ses propriétés anti-inflammatoires, antioxydantes et légèrement astringentes. Elle est utilisée depuis des siècles pour traiter diverses affections, dont les hémorroïdes. Des recherches récentes indiquent que la pommade et les teintures à la camomille, en particulier les produits à base de camomille romaine, peuvent aider à soulager l’inflammation et l’inconfort associés aux hémorroïdes, ce qui en fait une option prometteuse pour le soulagement.
• Le marron d’Inde (Aesculus hippocastanum) : l’aescine, le principal composé actif dérivé du marronnier d’Inde, présente des preuves irréfutables d’une efficacité cliniquement significative dans le traitement des hémorroïdes et des gonflements postopératoires. Dans une étude de 1976 mentionnée dans une revue de 2001 et portant sur 80 patients souffrant d’hémorroïdes aiguës, les participants ont été répartis au hasard en deux groupes. Le premier groupe a reçu 40 mg d’aescine trois fois par jour pendant une période allant jusqu’à deux mois, en fonction de leur réponse, tandis que le second groupe a reçu un placebo. Après le traitement, 81,6 % des membres du premier groupe ont fait état d’une amélioration significative des symptômes, contre 32,4 % dans le groupe placebo. Des améliorations substantielles ont également été constatées au niveau des saignements (94,8 % pour l’aescine contre 61,8 % pour le placebo) et des gonflements (86,9 % pour l’aescine contre 38,3 % pour le placebo).
• Formule à base de fleurs de Sophora : en Chine, au Japon et en Corée, les fleurs et les bourgeons séchés de Sophora japonica ont été historiquement utilisés pour traiter les hémorroïdes. Dans une étude réalisée en 2013 auprès de 48 patients souffrant d’hémorroïdes, 24 d’entre eux ont reçu un mélange de fleurs de sophora, de Cacumen platycladi, d’herbe à chat japonaise et d’orange amère (à parts égales), tandis que les autres ont reçu un placebo. Après 14 jours de traitement, 78,2 % des patients du premier groupe de traitement ne présentaient plus aucun symptôme d’hémorroïdes, alors que seuls 40,9 % des patients du groupe placebo présentaient encore des symptômes. Toutefois, étant donné que l’ajustement des habitudes intestinales et l’utilisation de bains de siège ont considérablement amélioré les symptômes chez tous les patients, qu’ils aient ou non utilisé la formule de la fleur de Sophora, il est nécessaire de poursuivre les recherches avec un échantillon plus important et des dosages variables.
2. Les huiles essentielles
• Myrte : une revue d’études cliniques réalisée en 2017 a révélé que l’huile essentielle de myrte (Myrtus communis), appliquée sous forme de lotion ou de pommade, atténuait considérablement les symptômes tels que les saignements, la douleur (aiguë et chronique), la gêne lors de la défécation, l’irritation anale, les démangeaisons et la lourdeur anale chez les personnes souffrant d’hémorroïdes. Cette huile essentielle a été particulièrement efficace pour les patients qui ne répondaient pas bien aux traitements chimiques standards tels que les pommades anti-hémorroïdes.
• L’arbre à thé : l’huile d’arbre à thé a des propriétés antiseptiques et anti-inflammatoires et est parfois utilisée pour les bains de siège et les applications topiques dans le traitement des hémorroïdes. Dans une étude de 2012, 36 patients souffrant d’hémorroïdes ont été répartis au hasard en deux groupes. Le groupe traité a reçu un gel médical contenant de l’acide hyaluronique, de l’huile d’arbre à thé et du méthyl-sulfonyl-méthane. Après 14 jours, le groupe traité a connu une réduction notable de la douleur anale, de la douleur pendant la défécation, des saignements visibles, des démangeaisons et de l’inflammation par rapport au groupe placebo.
3. L’acupuncture
Dans une étude réalisée en 2018 auprès de 76 patients souffrant d’hémorroïdes internes, externes et mixtes, tous les participants ont été traités par acupuncture pendant 24 jours, et 68 cas (86,5 % du total) ont été considérés comme guéris avec succès. Toutefois, la technique a été jugée inefficace dans 2,6 % des cas. L’acupuncture et l’électroacupuncture peuvent également être utilisées pour soulager la douleur postopératoire des hémorroïdes mixtes.
4. Lait fermenté contenant un probiotique
Dans une étude pilote réalisée en 2015 auprès de 40 femmes souffrant d’hémorroïdes et ayant accouché par voie naturelle, les participantes ont été réparties au hasard en deux groupes. Le premier a bu une bouteille par jour de lait fermenté contenant au moins 6,5×10⁹ UFC (unités formatrices de colonies) d’un probiotique appelé Lactobacillus casei souche Shirota, tandis que l’autre groupe a reçu un placebo. Après six semaines, par rapport au groupe placebo, le groupe probiotique a bénéficié d’un soulagement des symptômes liés à la constipation, d’une amélioration des habitudes intestinales et d’une guérison plus rapide des hémorroïdes. Les auteurs ont toutefois souligné la taille réduite de l’étude et conseillé d’interpréter leurs résultats avec prudence.
Dans une étude réalisée en 2021 auprès de 1003 enfants vietnamiens (âgés de 3 à 5 ans), la même boisson probiotique avec un nombre différent d’UFC a réduit de manière significative l’incidence de la constipation chez les participants après 12 semaines.
5. Pâte d’enzymes et d’héparine
Dans une étude de 2002, une pâte composée de 10 comprimés de trypsine et de chymotrypsine (enzymes) et de 30 g de pommade d’héparine (anticoagulant naturel) a été appliquée directement sur les masses hémorroïdaires de 67 participants. Après un séjour moyen de deux jours à l’hôpital, la douleur locale des participants a été considérablement réduite et leurs selles ont été confortables. Les démangeaisons dans la zone affectée étaient minimes. Les signes comme la taille des hémorroïdes, le gonflement périanal et la sensibilité ont été considérablement réduits.
6. Programme TONE et supplément de fibres alimentaires
Dans une étude de 2017 portant sur 102 patients souffrant d’hémorroïdes avancées, les participants se sont vu prescrire 5 à 6 cuillères à café d’enveloppe de psyllium avec 600 ml d’eau par jour. On leur a demandé de suivre le programme TONE (Three minutes at defecation, Once-a-day defecation frequency, No straining, and Enough fiber). Parmi les 85 participants suivis par les chercheurs, 68,2 % étaient très satisfaits, 12,9 % étaient modérément satisfaits et 18,9 % étaient insatisfaits. La plupart d’entre eux ont évité la chirurgie grâce à l’étude.
7. Composé flavonoïde avec suppléments
Les flavonoïdes sont des substances naturelles présentes dans les plantes qui sont souvent bénéfiques pour la santé à plusieurs égards.
Dans une étude réalisée en 2021, 49 patients adultes suivant un régime alimentaire non restrictif et n’utilisant pas d’autres médicaments anti-hémorroïdes ont reçu pendant sept jours un composé comprenant :
• 450 mg de diosmine micronisée.
• 300 mg de centella asiatica.
• 270 mg d’hespéridine micronisée.
• 200 mg de vigne commune (Vitis vinifera).
• 160 mg de vitamine C.
• 160 mg de myrtille européenne (Vaccinium myrtillus).
• 140 mg de quercétine micronisée.
• 130 mg de rutine micronisée.
Parmi eux, 89,8 % ont vu leur état hémorroïdaire diminuer d’au moins un degré, et tous les symptômes anorectaux évalués ont connu une diminution notable. En outre, aucun effet indésirable n’a été signalé. Il convient toutefois de noter qu’il s’agit d’une étude rétrospective qui ne peut prouver la causalité. En outre, l’étude était de petite taille et, en raison du grand nombre de composants utilisés dans le mélange, il est difficile de savoir lesquels ont permis d’améliorer la situation.
Comment prévenir les hémorroïdes ?
Bien qu’il ne soit pas toujours possible de prévenir les hémorroïdes, certaines mesures peuvent être prises pour minimiser le risque ou empêcher les hémorroïdes existantes de s’aggraver. Ces mesures sont les suivantes :
• Consommer des aliments riches en fibres.
• Boire beaucoup d’eau ou d’autres liquides non alcoolisés et non caféinés chaque jour.
• Éviter de se forcer pendant les selles.
• Éviter de lire ou d’utiliser un smartphone lorsque l’on est assis sur les toilettes.
• Éviter de rester assis pendant de longues périodes.
• Éviter de soulever régulièrement des charges lourdes.
• Faire de l’exercice régulièrement : viser au moins 2,5 heures d’activité modérée à vigoureuse par semaine. On peut répartir cette activité en blocs de 10 minutes ou plus tout au long de la journée et de la semaine.
• Maintenir un poids sain.
• Gérer correctement la constipation.
• Prendre un émollient fécal ou un supplément de fibres si nécessaire.
Comment pouvez-vous nous aider à vous tenir informés ?
Epoch Times est un média libre et indépendant, ne recevant aucune aide publique et n’appartenant à aucun parti politique ou groupe financier. Depuis notre création, nous faisons face à des attaques déloyales pour faire taire nos informations portant notamment sur les questions de droits de l'homme en Chine. C'est pourquoi, nous comptons sur votre soutien pour défendre notre journalisme indépendant et pour continuer, grâce à vous, à faire connaître la vérité.















