La maladie de Ménière, nommée d’après le médecin français Prosper Ménière qui l’a identifiée en 1861, est une affection de l’oreille interne provoquant des acouphènes, des vertiges et une perte d’audition.
Elle touche environ 615.000 personnes aux États-Unis, soit environ 0,2 % de la population, et environ 45.500 nouveaux cas sont diagnostiqués chaque année. Toutefois, la prévalence réelle de cette maladie fait l’objet d’un débat permanent. La maladie de Ménière est également appelée hydrops endolymphatique, car il est aujourd’hui largement admis que l’hydrops endolymphatique constitue le substrat pathologique de la maladie de Ménière. En France, le nombre exact de personnes atteintes de la maladie de Ménière est difficile à mesurer avec précision car il n’existe pas de système de déclaration officiel.
Quels sont les types de maladie de Ménière ?
Il existe deux principaux types de maladie de Ménière, classés en fonction de l’évolution des symptômes et de la façon dont la maladie se manifeste : la maladie de Ménière certaine et la maladie de Ménière probable.
Maladie de Ménière certaine
Cette forme classique de la maladie de Ménière est diagnostiquée lorsque les critères suivants sont remplis :
• Épisodes de vertige : deux ou plusieurs épisodes spontanés d’une durée comprise entre 20 minutes et 12 heures.
• Perte auditive : perte auditive neurosensorielle de basse ou moyenne fréquence documentée dans une oreille avant, pendant ou après un épisode de vertige.
• Symptômes auditifs fluctuants : perte auditive, acouphènes et sensation de plénitude dans l’oreille touchée.
• Exclusion d’autres causes : aucun autre trouble vestibulaire n’explique les symptômes.
Maladie de Ménière probable
Les critères de cette forme sont similaires à ceux de la forme définitive de la maladie. Cependant, les épisodes de vertige peuvent durer jusqu’à 24 heures et il n’est pas nécessaire qu’il y ait une perte auditive.
Quels sont les symptômes et les premiers signes de la maladie de Ménière ?
L’expérience de la maladie de Ménière est unique pour chaque personne. Les symptômes peuvent apparaître soudainement et être quotidiens ou peu fréquents. Les épisodes commencent souvent sans avertissement et peuvent varier en fréquence de tous les jours à une fois par an. La gravité des épisodes varie également, certains étant suffisamment intenses pour perturber les activités quotidiennes. La maladie de Ménière n’affecte généralement qu’une seule oreille, mais les deux oreilles peuvent être touchées dans 15 à 25 % des cas. Les symptômes les plus courants de la maladie de Ménière sont les suivants :
• Vertige : le vertige est une fausse perception intense que l’individu, l’environnement ou les deux bougent ou tournent, et il peut entraîner des nausées, des vomissements et des sueurs intenses. Il peut également provoquer des acouphènes, une perte d’audition temporaire et une sensation de plénitude dans l’oreille. De nombreuses personnes décrivent cette sensation déstabilisante comme un « vertige ». Un épisode typique peut durer plusieurs heures, avec une fatigue ou un déséquilibre persistant après la disparition du vertige. Les crises de vertige sont imprévisibles. Les symptômes s’aggravent en cas de mouvement brusque, ce qui oblige souvent le patient à s’allonger et à fermer la porte de sa chambre.
• Crises de chute : le vertige peut devenir si grave que le patient perd l’équilibre et s’effondre. Ces incidents sont connus sous le nom de « crises de chute ». Le patient peut avoir l’impression d’être soudainement projeté au sol. Les personnes qui subissent ces crises ne perdent pas connaissance et se rétablissent généralement en quelques secondes ou minutes.
• Perte d’audition ou audition assourdie : dans les premiers stades de la maladie de Ménière, la perte d’audition peut être légère ou fluctuante. À un stade plus avancé, elle peut devenir grave et permanente. Bien que l’audition diminue progressivement, la maladie de Ménière conduit rarement à la surdité.
• Acouphènes : les acouphènes sont des bourdonnements d’oreille qui peuvent se présenter sous la forme d’un bourdonnement, d’une sonnerie, d’un grondement, d’un sifflement ou d’un sifflement constant ou intermittent. Ils sont souvent dus à une perte d’audition et de nombreux patients ressentent également une pression ou une plénitude dans leurs oreilles, qui peut s’intensifier avant ou pendant une crise de vertige.
• Difficulté à entendre les basses fréquences : la perte auditive dans les basses fréquences survient généralement en premier, suivie d’une progression vers d’autres fréquences. Les voyelles correspondent à des fréquences sonores plus basses.
• Pression ou plénitude dans l’oreille affectée : l’oreille affectée peut donner l’impression d’être pleine ou bouchée, comme dans le cas d’un problème de trompe d’Eustache. Cette sensation s’aggrave souvent juste avant une crise de vertige, ce qui peut constituer un signe d’alerte.
• Nystagmus : le nystagmus est un mouvement incontrôlable des yeux. Ces mouvements peuvent réduire la vision et la perception de la profondeur, et affecter l’équilibre et la coordination. Ils peuvent se produire d’un côté à l’autre, de haut en bas ou dans un mouvement circulaire, ce qui empêche les deux yeux de se fixer sur des objets.
• Hyperacousie : ce terme désigne la sensibilité aux sons.
• Les sons sont déformés ou l’audition est anormale.
• Phénomène de Tullio : le phénomène de Tullio se produit parfois. Il se caractérise par l’apparition de vertiges et de nystagmus déclenchés par des bruits forts.
• Diarrhée.
• Perte d’équilibre.
• Maux d’oreille.
• Maux de tête.
• Douleur ou gêne abdominale.
Les recherches indiquent que les épisodes peuvent être déclenchés par le stress, la fatigue, la détresse émotionnelle, la maladie et les facteurs alimentaires.
Les périodes sans symptômes entre les épisodes peuvent durer plus d’un an. Dans la plupart des cas, la maladie progresse lentement et a un impact significatif sur le fonctionnement social de la personne touchée. La plupart des personnes souffrent de crises récurrentes sur plusieurs années. Ces crises ont tendance à être plus fréquentes au début de la maladie et s’atténuent progressivement avec le temps.
Quelles sont les causes de la maladie de Ménière ?
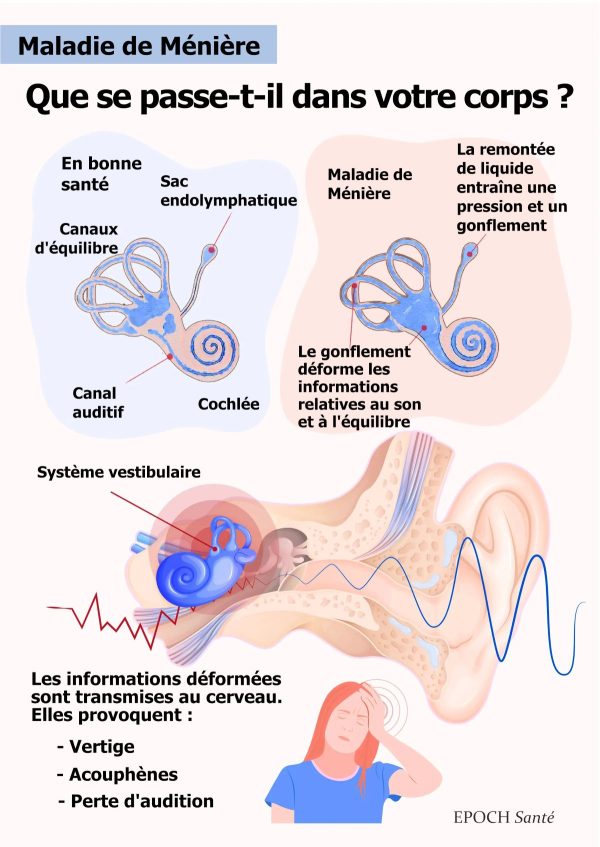
La maladie de Ménière est causée par un excès de liquide dans le labyrinthe, une partie de l’oreille interne essentielle à l’audition et à l’équilibre. L’oreille interne se compose de deux parties : la cochlée, qui transmet les sons au cerveau pour l’audition, et le système vestibulaire, un réseau complexe de tubes remplis de liquide qui aide à réguler l’équilibre et l’orientation spatiale.
L’oreille interne possède deux compartiments distincts remplis de fluides différents, la périlymphe et l’endolymphe, qui entourent les cellules ciliées chargées de détecter les sons et les mouvements. L’endolymphe est produite dans la cochlée et normalement réabsorbée par une partie de l’oreille interne appelée sac endolymphatique.
Le liquide de l’oreille interne est généralement distinct de l’ensemble des liquides de l’organisme et présente des concentrations spécifiques de sodium, de potassium et de chlorure. Cependant, dans la maladie de Ménière, le volume et la concentration du liquide de l’oreille interne fluctuent avec les niveaux de liquide du corps. Avec le temps, ces concentrations anormales de liquide peuvent entraîner des dommages irréversibles aux cellules sensorielles responsables de l’audition et de l’équilibre.
Si le sac endolymphatique ne parvient pas à évacuer suffisamment d’endolymphe, il en résulte un gonflement qui étire les membranes, provoquant une pression dans l’oreille, des acouphènes et une perte d’audition.
Dans une oreille saine, l’endolymphe présente dans la cochlée est comprimée en réponse aux vibrations sonores, ce qui active les cellules sensorielles qui transmettent les signaux au cerveau, où se produit l’audition. Cependant, une accumulation d’endolymphe perturbe cette fonction normale. Cela affecte l’audition des personnes atteintes de la maladie de Ménière.
Au fil du temps, des épisodes répétés peuvent entraîner un étirement et un relâchement des membranes, et l’oreille interne peut être tellement remplie de liquide qu’il n’y a plus de place pour les fluctuations de pression, ce qui entraîne une diminution ou un arrêt complet des épisodes aigus. Cependant, l’excès de liquide continue d’affecter l’équilibre et l’audition de manière plus persistante et chronique.
Il existe plusieurs théories concernant les causes de l’accumulation d’endolymphe, bien que, chez la plupart des patients, la cause exacte reste non identifiée. La maladie est probablement due à une combinaison de causes, comme des facteurs génétiques et environnementaux. Par exemple, une forme irrégulière de l’oreille interne ou un blocage peut entraîner un mauvais drainage de l’endolymphe.
Les déclencheurs d’épisodes comprennent :
• Le stress.
• Travail excessif.
• Fatigue.
• Détresse émotionnelle.
• Autres maladies.
• Changements de pression.
• Certains aliments.
• Consommation élevée de sodium ou de sel dans l’alimentation.
Qui est exposé à la maladie de Ménière ?
Les facteurs suivants rendent une personne plus susceptible de développer la maladie de Ménière :
• Âge : la maladie de Ménière peut survenir à tout âge, mais elle est le plus souvent observée chez les adultes âgés de 40 à 60 ans. Elle est beaucoup plus rare chez les enfants et les jeunes adultes.
• Maladies auto-immunes ou vasculaires : la maladie est liée à des affections auto-immunes comme la polyarthrite rhumatoïde et le lupus. En outre, les maladies vasculaires peuvent entraîner une constriction des vaisseaux sanguins, ce qui augmente le risque de maladie de Ménière.
• Infections respiratoires ou virales : les virus liés à la maladie de Ménière sont les virus neurotropes, le virus de l’herpès simplex de type 1 et 2, le virus varicelle-zona (varicelle) et le cytomégalovirus.
• Antécédents familiaux de la maladie de Ménière : bien que moins probable, la maladie de Ménière peut être familiale, ce qui signifie qu’une mutation génétique peut être transmise d’un parent à un enfant. Lorsque la maladie est familiale, elle suit généralement un modèle de transmission autosomique dominante, ce qui suggère qu’un seul gène altéré suffit à augmenter le risque. Cependant, aucun gène spécifique n’a été identifié.
• Le tabagisme : la constriction des vaisseaux sanguins, provoquée par le tabagisme, peut entraîner une irrigation sanguine insuffisante des nerfs qui relient l’oreille interne et le cerveau et qui régulent l’équilibre.
• Traumatismes crâniens : il a été rapporté que la maladie de Ménière se développe à la suite d’un traumatisme crânien, en particulier des blessures qui affectent l’oreille interne.
• Le sexe : le risque est plus élevé chez les femmes que chez les hommes. La maladie survient plus fréquemment chez les femmes plus âgées. Cependant, certains chercheurs pensent que la probabilité de développer la maladie est relativement égale entre les femmes et les hommes.
• Allergies : les facteurs allergiques peuvent endommager l’oreille interne.
Comment la maladie de Ménière est-elle diagnostiquée ?
Le diagnostic de la maladie de Ménière est difficile à établir car ses symptômes sont similaires à ceux de nombreuses autres affections et troubles, qui doivent donc être éliminés dans le cadre d’un diagnostic différentiel.
La maladie est diagnostiquée sur la base de ses symptômes, car aucun test spécifique ne peut la confirmer de manière définitive.
Une anamnèse otologique approfondie est essentielle lors de l’examen des troubles de l’audition ou de l’équilibre. Un professionnel de la santé (comme un otologue) doit interroger le patient sur la nature de son vertige afin de distinguer le véritable vertige de rotation d’un déséquilibre général ou d’une sensation de tête qui tourne. Les questions doivent également porter sur la perte auditive, les épisodes précédents, la durée des symptômes et les éventuels déclencheurs positionnels. En outre, les antécédents familiaux de troubles de l’audition et de l’équilibre doivent également être explorés.
Un examen physique complet comprend généralement un examen de la démarche, ainsi que :
• Examen neurologique : les nerfs crâniens doivent être examinés afin d’identifier d’autres anomalies focales.
• Test de marche de Fukuda : dans les cas de dysfonctionnement labyrinthique de longue date ou résistant, le test de Fukuda (marche sur place avec les yeux fermés) amène le patient à se tourner vers l’oreille affectée, ce qui indique une lésion labyrinthique d’un côté.
• Test de Halmagyi : le test de Halmagyi, ou mouvement impulsionnel de la tête du patient, est également utilisée pour évaluer un dysfonctionnement labyrinthique unilatéral. Dans ce test, le patient se concentre sur une cible. En même temps, l’examinateur fait tourner rapidement la tête du patient de 15 à 30 degrés d’un côté, en observant les mouvements oculaires du patient pour y déceler des signes de dysfonctionnement vestibulaire.
• Tests de Rinne et Weber : les tests de Rinne et Weber utilisent des diapasons pour tester la réponse du patient à des vibrations proches des oreilles, ce qui permet d’obtenir une évaluation de base de la fonction du nerf auditif et de détecter une perte auditive neurosensorielle. Toutefois, une évaluation audiologique formelle est nécessaire en raison de la variabilité basée sur la sévérité de la perte auditive.
• Mesure de la pression artérielle orthostatique : il s’agit de l’évaluation des variations de la pression artérielle lorsqu’une personne passe de la position couchée ou assise à la position debout.
• Manœuvre de Dix-Hallpike : la manœuvre de Dix-Hallpike est un test permettant de diagnostiquer le vertige paroxystique positionnel bénin (VPPB). La tête du patient est tournée d’un côté, en hyperextension, puis le patient passe rapidement de la position assise à la position allongée. Les yeux sont observés pour détecter un nystagmus rotatoire et des symptômes de vertige. Le test est répété en tournant la tête de l’autre côté. Les lunettes de Frenzel peuvent aider à identifier le nystagmus.
• Audiométrie des potentiels évoqués du tronc cérébral (PEA) : ce test non invasif consiste à placer des électrodes sur le cuir chevelu et les lobes d’oreille du patient et à lui fournir des stimuli auditifs. Les réponses du cerveau aux stimuli sont ensuite enregistrées.
Les tests de la fonction vestibulaire et de l’équilibre évaluent le fonctionnement de l’oreille interne du patient et la manière dont le corps réagit aux changements de position. Ces tests comprennent :
• L’électronystagmographie (ENG) : enregistre les mouvements oculaires, ce qui aide le médecin à vérifier l’équilibre et à identifier la source du problème à l’origine du vertige.
• L’électrocochléographie (ECoG) : l’électrocochléographie mesure la pression du liquide dans l’oreille interne.
• Épreuve vestibulaire calorique : l’épreuve vestibulaire calorique évalue le fonctionnement du réflexe vestibulo-oculaire (RVO) en examinant les canaux semi-circulaires horizontaux de l’oreille interne.
• Vidéonystagmographie (VNG) : la vidéonystagmographie évalue la fonction d’équilibre en examinant les mouvements oculaires.
• Test de la chaise rotative: ce test évalue également la fonction de l’oreille interne en analysant les mouvements oculaires.
• Posturographie : la posturographie est un test informatisé qui identifie les composantes du système d’équilibre du patient – vision, oreille interne ou proprioception (sensation de la peau et des muscles) – sur lesquelles le patient s’appuie pour assurer sa stabilité. Muni d’un harnais, le patient se tient pieds nus sur une plate-forme et tente de maintenir son équilibre dans différentes conditions.
Différents types d’examens d’imagerie peuvent également être réalisés, comme :
• IRM : les patients souffrant d’une perte auditive unilatérale doivent subir une imagerie par résonance magnétique (IRM) afin d’exclure une pathologie rétrocochléaire, c’est-à-dire toute affection touchant le cerveau, le tronc cérébral ou le nerf auditif (comme la sclérose en plaques) et de détecter la présence d’une tumeur.
• IRM renforcée au gadolinium : le gadolinium est un métal lourd utilisé comme colorant de contraste.
• Radiographies.
• Examens sanguins.
Le diagnostic de vertige est basé sur les antécédents médicaux du patient et sur la présence des éléments suivants :
• Deux ou plusieurs épisodes spontanés de vertige d’une durée de 20 minutes à 12 heures.
• Perte auditive pour les sons de basse et moyenne fréquences dans une – ou les deux – oreilles, confirmée par un test auditif effectué avant, pendant ou après un épisode de vertige.
• Symptômes irréguliers liés à l’audition.
• Symptômes non expliqués par un autre trouble de l’équilibre diagnostiqué.
La maladie de Ménière probable est diagnostiquée lorsque tous les symptômes définis de la maladie de Ménière sont présents, à l’exception d’un ou plusieurs épisodes de vertige d’une durée de 20 minutes à 24 heures chacun, et qu’une perte d’audition n’est pas une nécessité.
Quelles sont les complications possibles de la maladie de Ménière ?
Les complications possibles de la maladie de Ménière sont les suivantes :
• Crises de vertige soudaines.
• Perte auditive à long terme.
• Anxiété : en effet, la maladie peut se manifester de manière imprévisible.
• Risque de chutes et d’accidents : le vertige peut perturber l’équilibre du patient.
• Atteinte de l’oreille interne : chez certains patients, chaque crise de vertige peut endommager l’oreille interne, provoquant au fil du temps des lésions importantes qui nuisent à son bon fonctionnement.
• Rugissement ou sifflement dans l’oreille : les crises de vertige peuvent finir par cesser, mais certains symptômes, comme des grondements dans l’oreille affectée, peuvent subsister.
• Crise otolithique de Tumarkin : dans les derniers stades de la maladie, les patients peuvent subir des crises otolithiques de Tumarkin soudaines et inattendues, également connues sous le nom de crises de goutte, sans perte de conscience.
• Dépression : les patients présentent un taux de dépression significativement plus élevé que la population générale.
Quels sont les traitements de la maladie de Ménière ?
La maladie de Ménière disparaît souvent d’elle-même avec le temps. Cependant, chez certaines personnes, des complications peuvent apparaître. Bien que la maladie de Ménière ne puisse pas être guérie, les symptômes et la fréquence des crises peuvent être gérés grâce à différentes méthodes de traitement. Étant donné que de nombreux traitements peuvent affecter de manière significative le fonctionnement des structures environnantes, il est préférable de commencer par des options non invasives ayant des effets secondaires minimes et de ne passer à des méthodes plus invasives qu’en cas de nécessité.
Prévention des attaques
• Éviter les facteurs déclenchants : un aspect essentiel de la prise en charge de la maladie consiste à identifier et à éviter les comportements ou les expositions qui déclenchent les crises. Par exemple, la caféine, l’alcool et le tabac sont connus pour aggraver la maladie de Ménière et doivent être évités.
• Limiter le sodium : la consommation de sel peut influencer la pression du liquide de l’oreille interne. Les personnes atteintes de la maladie de Ménière ont souvent des crises 12 à 48 heures après avoir consommé des repas riches en sodium. Un régime pauvre en sodium, avec moins de 1,5 g par jour, est recommandé pour aider à gérer la maladie.
• Envisager de prendre des diurétiques thiazidiques : les diurétiques thiazidiques sont un traitement courant, car ils aident à réduire la fréquence et la gravité des symptômes. Cependant, ils ne préviennent pas la perte d’audition. Associés à un régime pauvre en sel, ils peuvent réduire davantage la pression du liquide dans l’oreille interne.
Traitement des crises
Les médicaments suivants peuvent être envisagés pour traiter les crises :
• Antiémétiques : les antiémétiques aident à réduire les nausées pendant une crise aiguë et peuvent apporter un soulagement significatif. Ils sont souvent plus efficaces lorsqu’ils sont pris au début de la crise sous forme de suppositoires rectaux, ce qui permet au médicament d’être absorbé et d’empêcher les vomissements avant que d’autres médicaments ne puissent agir.
• Suppresseurs vestibulaires et sédatifs : la méclozine, le lorazépam, le diazépam et le clonazépam aident à soulager les symptômes des troubles aigus de l’équilibre en réduisant les signaux anormaux de l’oreille interne envoyés au cerveau et en soulageant l’anxiété. Parmi eux, la méclozine (ou méclizine) est le médicament le plus fréquemment prescrit pour traiter les vertiges et est disponible en vente libre. Ces médicaments sont souvent pris après les antiémétiques pour assurer leur absorption et, dans les cas graves, ils peuvent être administrés par injection pour un soulagement plus rapide. Le dimenhydrinate (Dramamine) est également disponible en vente libre, mais son efficacité est moindre que celle de la méclozine. Dans les cas où les autres médicaments ne suffisent pas à contrôler le vertige, de petites doses de diazépam (Valium) peuvent apporter un soulagement.
• Injection de gentamicine : la gentamicine, généralement un antibiotique, peut éliminer de manière sélective la fonction d’équilibre de l’oreille interne tout en préservant l’audition. Cela se fait par une série d’injections à travers le tympan dans un cabinet médical. Environ 80 % des patients bénéficient de ce traitement. Cependant, en raison de sa toxicité pour les cellules cochléaires, les effets puissants de la gentamicine sur les cellules vestibulaires peuvent entraîner des effets secondaires, notamment une perte auditive neurosensorielle.
• Injection de stéroïdes : la dexaméthasone, un puissant stéroïde, peut être injectée dans l’oreille interne pour traiter les cas graves de maladie de Ménière, bien que les effets ne soient pas permanents. Cependant, comparé à la gentamicine, il présente un risque plus faible de perte auditive. Dans certains cas, les injections de stéroïdes peuvent même améliorer l’audition.
Chirurgie
Si les médicaments ne parviennent pas à contrôler les vertiges, une intervention chirurgicale peut être recommandée pour éliminer les épisodes fréquents de vertige. Cependant, aucune intervention chirurgicale n’a permis d’améliorer la perte auditive associée à la maladie de Ménière.
• Chirurgie du sac endolymphatique ou de la dérivation : le sac endolymphatique, qui fait partie de l’oreille interne, jouerait un rôle central dans la maladie de Ménière en régulant la réabsorption du liquide endolymphatique et la pression de l’oreille interne. L’intervention chirurgicale vise à décomprimer le liquide de l’oreille interne en incisant le sac. Cette procédure est considérée comme sûre et le temps de récupération est court. L’élimination de l’os environnant et du tissu cicatriciel peut aider certains patients à mieux gérer la pression de l’oreille interne, ce qui entraîne une diminution des crises de vertige.
• Section du nerf vestibulaire : la section du nerf vestibulaire est réalisée par une incision derrière l’oreille, là où se trouve le nerf de l’équilibre, entre l’oreille et le cerveau. Les fibres du nerf de l’équilibre sont séparées des fibres du nerf auditif, puis coupées, ce qui empêche le cerveau de recevoir des signaux anormaux pendant les crises de vertige aiguës. Cette procédure est très efficace et permet de soulager complètement les vertiges chez plus de 90 % des patients, tout en préservant l’audition à son niveau préopératoire dans environ 80 % des cas.
• Labyrinthectomie : la labyrinthectomie consiste à enlever complètement l’organe de l’équilibre (le labyrinthe) en détruisant les canaux de l’équilibre et en éliminant ainsi définitivement la source du vertige. Bien qu’elle présente le taux de guérison le plus élevé pour les vertiges, elle entraîne toujours une perte totale de l’audition dans l’oreille opérée et n’est recommandée qu’aux patients dont l’audition est très faible.
Réhabilitation
• Aides auditives : les aides auditives peuvent être utilisées pour remédier à la perte d’audition. Les dispositifs d’amplification peuvent rediriger l’audition de l’oreille la plus faible vers l’oreille la plus forte. Des appareils auditifs implantables, comme l’amplification par conduction osseuse et les implants cochléaires, sont également disponibles.
• La kinésithérapie.
• Thérapie vestibulaire : la thérapie vestibulaire est un type spécialisé de thérapie physique conçu pour améliorer la fonction d’équilibre de l’oreille interne et du système nerveux central (cerveau).
• Thérapie par pression positive : la thérapie par pression positive consiste à insérer dans l’oreille un tube relié à une pompe, qui crée des ondes de pression susceptibles d’atténuer certains symptômes de la maladie de Ménière.
• Thérapies pour la santé mentale : le stress et les effets intrusifs causés par la maladie peuvent accroître la susceptibilité à la dépression et à l’anxiété. Les thérapies de santé mentale peuvent inclure la thérapie cognitivo-comportementale (TCC), la réduction du stress basée sur la pleine conscience, la thérapie d’acceptation et d’engagement et l’hypnose.
Prendre soin de soi
En plus de s’hydrater et de dormir suffisamment, les stratégies suivantes peuvent s’avérer utiles.
Pendant les crises :
• S’allonger et ne pas bouger la tête jusqu’à ce que la crise s’estompe.
• Prendre immédiatement des médicaments contre les vertiges et les nausées.
• Éviter les mouvements brusques, car ils peuvent exacerber les symptômes. Le patient peut avoir besoin d’aide pour marcher pendant les crises.
• Éviter les lumières vives, la télévision et la lecture pendant les crises, car cela peut intensifier les symptômes.
Méthodes d’autoprotection pour surmonter les crises
• Faire des exercices pour améliorer l’équilibre, ce qui peut aider à réduire le risque de chute.
• Apporter des changements dans la vie quotidienne pour minimiser le risque de blessure lors d’une crise de vertige. Par exemple, on peut installer des barres d’appui dans la salle de bains, un siège de douche ou de baignoire, jeter les tapis à la maison, porter des chaussures à talons bas et à semelles antidérapantes, et bien réfléchir avant de conduire, de nager, de monter à l’échelle et d’utiliser des machines dangereuses ou lourdes.
• Porter toujours sur soi les médicaments dont on a besoin.
• Veiller à ce que les allées, les trottoirs et les autres voies d’accès soient exempts d’obstacles susceptibles de faire trébucher les personnes concernées.
Il n’existe aucun moyen efficace de prévenir la perte d’audition due à la maladie de Ménière, qui entraîne généralement une perte modérée à sévère dans l’oreille touchée en l’espace de 10 à 15 ans. Bien que les épisodes de vertige soient plus fréquents au début de la maladie et qu’ils diminuent avec le temps, la plupart des patients souffrent d’une perte auditive importante qui, souvent, ne se rétablit pas.
Comment l’état d’esprit affecte-t-il la maladie de Ménière ?
De nombreux médecins ont observé que l’état d’esprit joue un rôle important dans la progression de la maladie de Ménière, car de nombreux patients souffrent de dépression et d’anxiété. Les stratégies suivantes peuvent aider les personnes atteintes de la maladie de Ménière :
• Gestion du stress et de l’anxiété : un état d’esprit négatif peut augmenter le stress et les hormones liées au stress, déclenchant ainsi des épisodes de vertige et aggravant les symptômes. À l’inverse, un état d’esprit positif peut encourager des stratégies d’adaptation comme la pleine conscience, ce qui aide à gérer le stress et à réduire les crises de vertige.
• Adhésion au traitement : un état d’esprit constructif renforce la motivation à suivre les plans de traitement et à explorer les thérapies complémentaires.
• Soutien social : un réseau social de soutien peut améliorer l’état d’esprit. La participation à des groupes de soutien permet aux patients de se sentir moins isolés et d’améliorer leurs capacités d’adaptation.
Quelles sont les approches naturelles de la maladie de Ménière ?
Comme l’efficacité et l’innocuité des approches naturelles énumérées ci-dessous doivent faire l’objet de recherches plus approfondies, il est essentiel de consulter un médecin avant de les essayer.
1. Le régime alimentaire
Outre les régimes pauvres en sel, d’autres régimes peuvent améliorer les symptômes de la maladie de Ménière, notamment les suivants :
• L’eau : un petit essai clinique réalisé en 2006 a montré que les patients atteints de la maladie de Ménière qui buvaient 35 ml d’eau par kg de poids corporel pendant deux ans voyaient leurs vertiges et leur audition s’améliorer. Les chercheurs ont suggéré que boire suffisamment d’eau pourrait être le moyen le plus simple et le plus rentable de traiter la polyarthrite rhumatoïde.
• Régime sans gluten : dans une étude de cas publiée en 2013, une femme de 63 ans atteinte de maladie de Ménière a suivi un régime restrictif sans gluten pendant six mois et ses symptômes se sont atténués, y compris la résolution complète des vertiges et des symptômes liés à l’oreille. Toutefois, comme il s’agissait d’une étude de cas portant sur une seule personne, on ne sait pas si la disparition des symptômes a été spontanée ou si elle a été provoquée par le régime.
• Céréales spécialement traitées : dans une étude réalisée en 2020, 13 patients atteints de la maladie de Ménière ont été traités avec des céréales spécialement traitées (CST) qui stimulent la production naturelle de facteurs antisécrétoires par l’organisme. Par ailleurs, 13 autres patients ont reçu du glycérol et de la dexaméthasone par voie intraveineuse pendant 12 mois. Le groupe CST a montré une légère amélioration de l’ensemble des symptômes au cours de la seconde moitié de l’année, tandis qu’une réduction significative des acouphènes a été observée. Dans l’ensemble, ces patients ont eu moins de crises de vertige (réduction de 61,5 %) que le second groupe (réduction de 30,8 %).
• Champignons queue de dinde (coriolus versicolor) : dans une étude de 2023, après avoir pris une dose quotidienne de 3 g (trois comprimés de 500 mg pris matin et soir) de coriolus versicolor pendant 3 à 6 mois, 30 patients atteints de maladie de Ménière ont réduit le stress oxydatif dans l’organisme et amélioré les réponses cellulaires au stress. Ce traitement a également permis de réduire le nombre et la durée des crises, la fréquence des symptômes et la gravité des acouphènes.
2. Herbes médicinales
• Le cormier (Sorbus domestica) : le cormier est un arbre à feuilles rares de taille moyenne originaire du sud et du centre de l’Europe. Dans une étude réalisée en 2024, la gemmothérapie, qui utilise des extraits de jeunes tissus végétaux d’un arbre de service comme les bourgeons et les racines, a été utilisée pour traiter six patients atteints de maladie de Ménière et âgés de 62 à 81 ans. En l’espace de trois jours, tous les patients ont montré une amélioration de l’audition et des vertiges. Quatre d’entre eux ont vu leurs symptômes disparaître complètement, tandis que les autres ont connu des améliorations significatives. Le traitement a également permis un rétablissement plus rapide et plus efficace.
• Ginkgo (Ginkgo biloba) : une revue de 2021 a examiné 17 essais contrôlés randomisés sur l’efficacité de l’extrait de ginkgo pour les vertiges et les acouphènes. Sur les neuf études portant à la fois sur les acouphènes et les vertiges, huit ont fait état d’améliorations, et six des huit études portant uniquement sur les acouphènes ont montré des effets positifs.
• Astragale (famille des asclépiades) : dans une étude réalisée en 2022, 13 patients atteints de la maladie de Ménière et âgés de 42 à 79 ans ont pris 7,5 g de Boi-Ohgi-To (décoction d’astragale) par jour pendant six mois. Les résultats ont montré que 69 % des participants ont connu une amélioration des vertiges, 30 % une amélioration de l’audition et 69 % une amélioration générale.
• Gingembre (Zingiber officinale) : dans une étude plus ancienne impliquant huit participants en bonne santé, la racine de gingembre en poudre a réduit de manière significative les vertiges induits par rapport à un placebo.
3. Soins chiropratiques
Une étude publiée en 2016 a porté sur 300 patients recevant des ajustements chiropratiques spécifiques aux cervicales. Avant le traitement, les patients ont évalué la gravité de leurs vertiges sur une échelle de zéro à 10, 10 étant le pire, et le score moyen était de 8,5, indiquant des vertiges sévères. Après six semaines, la moyenne est tombée à 3,0 ; après un an, elle est tombée à 2,0. Le score a continué à s’améliorer au cours des années suivantes, atteignant 0,8 entre la quatrième et la sixième année, soit une amélioration globale de 90 %. En outre, 97 % des patients ont signalé une amélioration significative de leurs symptômes de vertige.
Bien que de petites études comme celle-ci puissent être encourageantes, il est important de se rappeler qu’en l’absence de groupes de contrôle, ces résultats ne fournissent pas de preuves substantielles à l’appui des soins chiropratiques pour le traitement de la maladie de Ménière.
4. L’acupuncture
Une revue systématique de 2011 de 27 études (toutes sauf une ont été menées en Chine) de qualité variable suggère que l’acupuncture (par exemple, l’acupuncture corporelle, l’acupuncture auriculaire, l’acupuncture du cuir chevelu, l’injection de points d’acupuncture liquides et la moxibustion) peut apporter des bénéfices potentiels aux personnes atteintes de la maladie de Ménière, y compris à celles qui présentent des symptômes aigus.
Une autre méta-analyse de 2016 portant sur 12 études impliquant près de 1 000 participants a révélé que la stimulation des points d’acupuncture, seule ou combinée à un traitement global de médecine occidentale, avait un impact positif significatif sur le contrôle des vertiges, mais qu’elle n’améliorait pas l’audition. Cependant, la plupart des études étaient de mauvaise qualité.
Dans une étude publiée en 2016, un patient de 35 ans atteint de la maladie de Ménière a reçu de l’acupuncture deux fois par semaine pendant huit semaines, ce qui a conduit à une résolution complète de ses vertiges invalidants. Cependant, ses acouphènes et sa déficience auditive sont restés. Le traitement a ensuite été poursuivi tous les mois pendant six mois supplémentaires, ce qui a entraîné une légère amélioration de ses acouphènes et de sa déficience auditive.
5. Le tai-chi
Dans une étude réalisée en 2022, 37 patients âgés de 56 à 91 ans ont suivi un programme de tai-chi. Les résultats ont montré une amélioration significative de leur démarche (liée à l’équilibre et au risque de chute) et une légère augmentation de la confiance en leur équilibre. En revanche, aucune amélioration significative n’a été observée chez les 18 participants qui ont répondu à un questionnaire sur les vertiges. Malgré cela, près de 97 % des participants ont amélioré au moins une évaluation de leur équilibre. Les chercheurs ont constaté que le tai-chi était un complément utile à la thérapie de rééducation vestibulaire pour améliorer l’équilibre.
Comment prévenir la maladie de Ménière ?
En raison de ses causes inconnues, la maladie de Ménière ne peut pas être prévenue, mais le fait de traiter rapidement les premiers symptômes peut aider à ralentir sa progression. Le traitement des infections de l’oreille et d’autres affections connexes, ainsi que le fait de ne pas fumer, peuvent également être bénéfiques.
Éviter les facteurs déclenchants et suivre un régime pauvre en sodium peut aider à prévenir les épisodes de vertige chez les patients atteints de la maladie de Ménière.
Comment pouvez-vous nous aider à vous tenir informés ?
Epoch Times est un média libre et indépendant, ne recevant aucune aide publique et n’appartenant à aucun parti politique ou groupe financier. Depuis notre création, nous faisons face à des attaques déloyales pour faire taire nos informations portant notamment sur les questions de droits de l'homme en Chine. C'est pourquoi, nous comptons sur votre soutien pour défendre notre journalisme indépendant et pour continuer, grâce à vous, à faire connaître la vérité.















